
AI医疗落地实录:从影像诊断到药物研发,人工智能正在如何改变看病这件事¶
2025年底,《新英格兰医学杂志》发了一篇让医学界坐不住的论文:在肺癌CT筛查中,AI辅助诊断的灵敏度达到94.7%,超过了5年经验放射科医生的平均表现(89.2%)。这不是实验室里的理想数据——研究在北京协和、上海中山等8家三甲医院完成,覆盖了12万例真实病例。
这件事的意义,不在于"AI比医生厉害",而在于AI医疗终于走完了从"可以做到"到"真的在用"的最后一公里。
影像科:最先被改变的地方¶
如果你问AI医疗最先在哪里落地,答案几乎只有一个:影像科。
CT、MRI、X光——每天三甲医院产生的影像数据量惊人。一个放射科医生平均每天要看150-200份影像报告,连续高强度阅片导致的视觉疲劳和漏诊率是业内公开的秘密。北京某三甲医院放射科主任告诉我:"下午4点以后的阅片准确率,平均比上午低7到8个百分点。没办法,人不是机器。"
AI恰好补上了这个短板。2026年初,联影智能的胸部CT AI辅助诊断系统拿到了三类医疗器械注册证,成为国内首个获批的全身多部位AI影像产品。系统可以在20秒内完成一次胸部CT的结节检测,标记可疑病灶位置,并给出恶性概率评分。
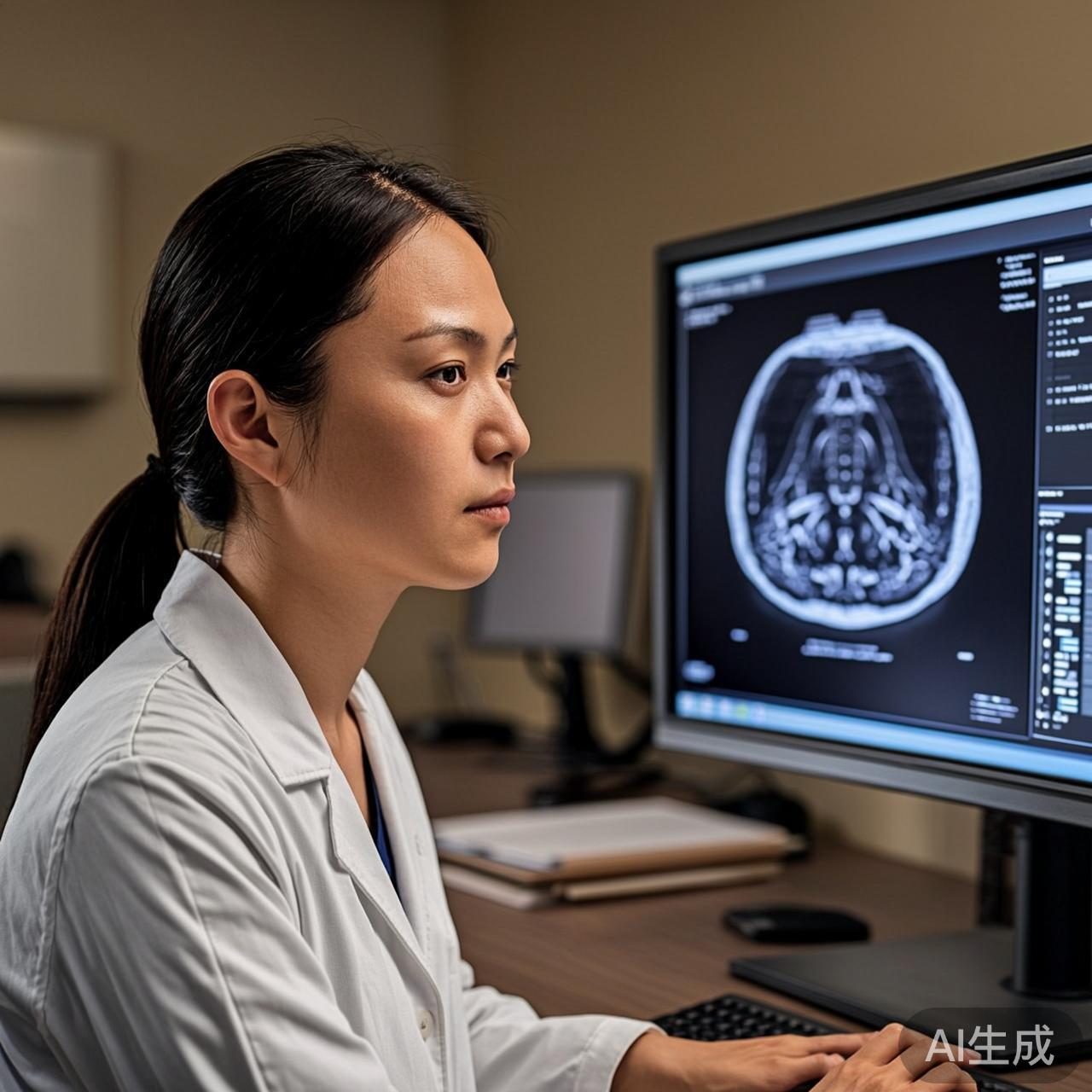
但影像AI的核心价值不是"替代医生",而是"帮医生筛掉80%的正常片子"。医生的精力从枯燥的筛查中释放出来,集中到真正需要专业判断的疑难病例上。上海肺科医院的数据显示,引入AI辅助后,放射科医生花在正常CT上的时间减少了65%,而早期肺癌的检出率提升了12%。
药物研发:AI正在改写"十年十亿"的魔咒¶
制药业有一句名言:从发现靶点到新药上市,平均需要10年时间和10亿美元。
AI正在让这个数字看起来像上个世纪的遗产。
2025年12月,Google DeepMind的AlphaFold 3发布了一个开源版本,可以预测蛋白质与几乎所有生物分子的相互作用——不仅限于蛋白质折叠。这意味着药物研发最耗时的环节之一——靶点验证——可能从数年缩短到数月。
但真正的故事发生在中国的生物科技公司里。英矽智能(Insilico Medicine)在2026年初宣布,其AI设计的抗纤维化药物ISM001-055进入了三期临床试验,这是全球第一个由AI从头设计的药物走到这个阶段。从靶点发现到进入三期,只用了不到4年。

"AI不是替代化学家,而是让化学家有更多时间做化学家该做的事。"一位药企研发负责人说。传统药物研发中,一个药物化学家可能要用几个月时间筛选数千个候选分子;AI可以在几天内完成同样的工作,并给出更优的候选方案。
据不完全统计,截至2026年5月,全球进入临床阶段的AI辅助设计药物已超过70款,其中18款进入了二期或更后期。
问诊这件事,也在悄悄变化¶
如果影像科是AI医疗的"硬核"场景,那问诊环节的变化更润物细无声。
2026年,国内多家医院的互联网医院平台接入了大模型辅助问诊能力。患者在就诊前填写症状描述,AI会生成结构化的预问诊报告,医生接诊时直接看到关键信息,平均节省问诊时间3-5分钟。
这3-5分钟听起来不多,但在一个日接诊量100+的三甲门诊里,累积起来就是多出来的沟通时间——用来解释病情、安抚焦虑、制定方案。
分诊环节也在变。北京友谊医院试点的AI预分诊系统,可以基于患者描述的症状和既往病史,推荐最合适的科室和医生。上线半年后,分诊准确率从人工的82%提升到91%,患者二次转科率下降了一半。
但这里有一个关键红线:AI只做辅助,不做决策。所有诊断结论和用药方案,必须由执业医师确认。这不是技术能力的问题,而是监管和责任的底线。
慢病管理:AI的真正长尾市场¶
如果说急症诊疗是AI医疗的"高频场景",那慢病管理才是真正的长尾蓝海。
中国有超过4亿高血压、糖尿病患者,这些慢病患者的日常管理长期存在巨大缺口。三甲医院的医生不够用,社区医生的能力参差不齐,患者自己的依从性更是一言难尽。
2026年初发布的几款AI慢病管理产品正在试图填补这个鸿沟。这些产品的核心逻辑不是看病,而是"陪伴+监测+预警":通过可穿戴设备持续收集血糖、血压、心率数据,AI算法分析趋势,发现异常时自动提醒就医。

微医在2025年底上线的AI慢病管理系统,覆盖了3万多个基层卫生站。系统每天处理超过50万条患者健康数据,自动触发风险预警约3000次。半年数据显示,使用该系统的糖尿病患者糖化血红蛋白达标率提升了8个百分点。
这个数据可能看起来不震撼,但在慢病管理领域,8个百分点的提升意味着数百万人的并发症风险降低。这不是"AI取代医生"的故事,而是"AI让基层医疗可及"的故事。
挑战依然巨大:数据、监管与信任¶
AI医疗的落地成绩单很亮眼,但挑战同样不容回避。
数据是最大的瓶颈。高质量、结构化的医疗数据依然稀缺且分散。每家医院的数据标准不同,跨院数据共享更是难上加难。一个AI影像模型在A医院表现优异,换到B医院可能因为设备型号不同、阅片习惯差异而效果打折。这个问题不解决,AI医疗就很难从"单点突破"走向"全行业覆盖"。
监管也在追赶。中国药监局(NMPA)在2025年密集发布了4项AI医疗器械审评指导原则,美国FDA的AI/ML医疗设备清单已超过700款。监管框架在加速搭建,但AI模型"持续学习"的特性与传统医疗器械"锁定版本"的审批逻辑之间存在根本性矛盾。
信任是第三道坎。医生不会盲目信AI,患者更不会。要让AI医疗真正普及,需要的不只是技术突破,更是长期的临床验证和文化适应。
未来两年:从辅助到协作¶
站在2026年中回看,AI医疗已经走出了"看热闹"的阶段。影像AI的获批数量在加速,AI制药的管线在快速推进,AI辅助问诊和慢病管理正在从试点走向规模化。
但真正的拐点可能在未来两年出现:当AI不只是"帮医生看片子",而是能够在多学科会诊中参与讨论、在治疗方案中提出备选路径、在药物研发中主动设计新分子——那时候,AI和医生的关系将从"主仆"进化为"同事"。
这个未来不会一夜之间到来,但每一个已经落地的场景,都在为那一天铺路。